keratoconus
Tratamentul cu etapa
Metode de tratare a keratoconus, existente la acest moment, dar care nu sunt menționate în „tratament“ așa cum sa discutat în secțiunea „Întrebări frecvente“ sau întrebări frecvente.
Pasesc keratocon
Mulți oameni de știință de cercetare au aratat ca procesul patologic în keratoconus se dezvoltă în direcția „față spre spate“ - adică, ea începe în straturile anterioare ale corneei și, progresează treptat, se deplasează în grosimea corneei, ceea ce duce la degenerare, subțierea corneei și să se umfle. Având în vedere această caracteristică a patogenezei keratoconus, ne-am propus pentru a opri procesul de la bun început, de lucru pe straturile frontale ale corneei.
Metoda permite imbunatatirea acuitatii vizuale (cu o medie de 0, 07 0, 76, cu 69% din ochi au o acuitate vizuală de 1,0) și a opri progresia keratoconus in 80% din cazuri în perioada de observație, pentru mai mult de 17 de ani.
În cazurile în care evoluția keratoconus continua în ciuda efectuarea operațiunilor PRK + FTC, noi oferim cross-linking. Astfel operație este formulată ca PRK + FTC în combinație cu o reticulare cusute. Cei mai mulți pacienți de reticulare este suficient pentru o progresie oprire completă. Perioada de observație - 5 ani.
Etapa II keratoconus
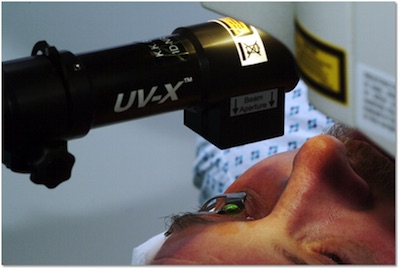
Metoda de reticulare a colagenului corneean (cunoscută și ca o metodă de UV-x-linking, C3-R, reticulare metoda, CXL, metoda UVA, metoda CCL) este fibre fotopolimerazatsiyu stromale care rezultă din efectele combinate ale substanței fotosensibilizant (riboflavina sau vitamina B2 ) și lumina ultravioleta.
El a fost numit „protocolul Dresden.“ Acesta include trei etape: deepitelizatsii + 30 minute 30 minute instilație riboflavina lampa speciala iradiere cu raze ultraviolete. ÎNTOTDEAUNA biomicroscopie și pachymetry intraoperatorie.
Obiectivul principal al reticulare este de a opri progresia keratoconusului, este posibil, în cele mai multe cazuri. Metoda nu garantează o îmbunătățire a acuității vizuale, deși în 25% din cazuri, acuitatea vizuală îmbunătățită și liniile 1-2 - datorită aplatizarea corneei și. în consecință, reducerea astigmatism.
La 30% dintre pacienți au avut o îmbunătățire a tolerabilității și aterizare lentile de contact dure - datorită aplatizarea corneei. Cu toate acestea, acest efect este un „bonus“ și promisiunea de a pacientului nu se poate.
Astfel, progresia keratoconusului folosind reticulare este oprită. Acum vă puteți gândi la îmbunătățirea acuității vizuale.
Acest lucru poate fi realizat printr-o serie de operații care pot fi efectuate fie într-o singură sesiune de operare, împreună cu reticulare, sau ceva timp după aceasta - ca a doua etapă. Aceste operații includ [implantarea inelelor intrastromal] ((/ keratoconus / tratament / # s4), transepithelial (TE), Ceratectomie phototherapeutic (PTK) și transepitelalnaya (TE), keratectomy photorefractive (PRK).
Trebuie remarcat faptul că eficiența operațiunilor de creștere în acest stadiu keratoconus limitată. Două aspecte - grosimea redusă a corneei și grad relativ ridicat de miopie si astigmatism - reprezinta obstacole pentru a ajunge la corectia completa la acești pacienți. Cu toate acestea, unele îmbunătățiri în acuității vizuale posibile.
Detalii de reticulare are în articolul precedent, precum și site-ul crosslinking.ru.
Efectuăm prima reticulare și apoi, după aproximativ 6-12 luni - inele implantare. Pare logic să se oprească mai întâi progresia keratoconus, pentru a realiza stabilizarea și consolidarea corneei, precum și unele reducere a astigmatismului, și numai apoi - exploatație de corecție.
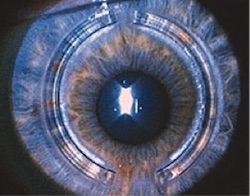
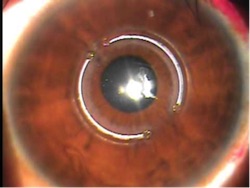
In clinica noastra folosim keraring inele intrastromal. Keraring -ca toate celelalte inel intrastromal este nu este o metodă de tratament, precum și metoda de corecție, în același mod ca și lentilele de contact dure.
inele intrastromal sunt introduse - adică, grosimea corneei. Situat de-a lungul limita zonei optice centrală a inelului așa cum este întinsă și turtit centrală, cea mai critică în ceea ce privește zona corneei, schimbarea formei conice a corneei într-un normal - sferic sau aproximative a acestora.
Acest lucru duce la o reducere a astigmatism și miopiei în parte - tipic de refracție keratoconus patologie. La rândul său, acest lucru duce la o creștere a acuității vizuale și de a îmbunătăți ZHKL de aterizare sau MCL - în cazul în care este necesar.
Operația se realizează sub anestezie locală prin picurare, este nevoie de aproximativ 30-40 de minute și timpul de recuperare - 1-2 zile.
Bun efect de refracție și de a îmbunătăți acuitatea vizuală poate fi realizată în 50-60% din cazuri, 40-50% restul de pacienți - efectul sau un minor, sau nu este disponibil deloc.
Potrivit profesorului Seyler, trebuie mai întâi să facă reticulare, și apoi petrece 6-12 luni sau FTC sau PRK. Deoarece reticulare de la sine conduce la o anumită uneori semnificativă, scădere, în astigmatismul, nu poate fi necesară operația de susținere ulterioară (PRK, FTC).
Ne desfășurăm operațiuni de reticulare în colaborare cu PRK / FTC. simultan (prin metoda prof. Kanellopoulos) și cu un decalaj de 6-12 luni sau mai mult (conform metodei profesorului Seyler). În opinia noastră. Metoda profesorul Seyler dă rezultate mai bune și mai puțin Hayes (opacitate a corneei), în perioada postoperatorie.
Etapa III keratoconus
Se recomandă Reticularea când grosimea corneei cel puțin 400 microni. Acest lucru se datorează faptului că, atunci când o cornee subțire crește probabilitatea de deteriorare a corneei endoteliale, precum și structurile profunde ale ochiului, cum ar fi lentila si retinei.
În cazul în care grosimea corneei pacientului este mai mică de 400 de microni, dar mai mult de 370 - chirurg are două ieșiri. Origine - reticulare cu îndepărtarea epiteliului + aplicații soluțiile, cauzând tranzitorii (temporare) edem cornean, rezultând o îngroșare a corneei.
Al doilea - să-și petreacă transepiteliala reticulare, adică, fără a îndepărta epiteliul. Noi preferăm prima metodă, poate că eficiența transepitelială de reticulare nu este dovedită.
Reticularea în acest caz, opri progresia keratoconus și să păstreze neschimbate acuitatea cu care a venit pacientul. Se înțelege că, în etapa a III va fi scăzută. Cu toate acestea, în unele cazuri, este posibil de a alege lentilele de contact zheskie cu rezultate vizuale bune, iar pacientul, astfel, reabilitată să amâne DALK sau UPC. Efectuarea reticularea nu complica operatia follow corneei.
DALK (adâncime anterior lamelar keratoplastia) este considerată, în prezent, tratamentul de alegere pentru pacienții care au nevoie de keratoplastia și având stadiul keratoconus III. Atunci când chirurgul indeparteaza DALK stroma corneei, membrana Descemet pana - ultima membrana a corneei pacientului. Avantajul principal al acestei operațiuni este de a menține propria endoteliul (este în interiorul membranei Descemet lui).
DALK produse prin diverse metode - metoda Anwar (când a corneei stratifică cu bule de aer) de rulare endoteliale manual folosind diferite cuțite (diamant, rubin, etc.), și diverse alte de un microkeratome și cu ajutorul unui laser femtosecond.
Printre avantajele deja menționate mai sus DALK - conservarea endoteliul corneei lor, și, prin urmare, o incidență mai scăzută a reacțiilor de respingere. În plus, restul stratificat - operațiunea nu implică intrarea în camera anterioară a ochiului, și reduce dramatic numărul de complicații. asociate cu cavitatea ochiului, ca naprmer, sindromul Castroviejo (idiopatică dilatarea pupilei). vindecare mai rapidă, îndepărtarea cusătură după 4 luni după intervenția chirurgicală, spre deosebire de 9 la 12 luni de penetrare keratoplastia - UPC) si terapia cu steroizi intensitate mai mică.
Printre deficiențele experții DALK nota de complexitatea intervenției chirurgicale, un procent semnificativ de perforații membranei Descemet și trecerea forțată la UPC.
Problema principală este cel mai rău. comparativ cu UPC, acuitatea vizuală. Acest lucru se datorează faptului că nu este întotdeauna posibil să a) să realizeze membrana transparentă Descemet lui având o suprafață netedă. b) formează o suprafață netedă recipient idealnom poverhnostlozha. Toate aceste rugozitate de suprafață sau transparență nedotatochnaya pat retsipinenta stromale, și să conducă la unele dintre cele mai proastă calitate, în comparație cu UPC.
Penetrante keratoplastia - este standardul de aur chirurgie keratoconus. În această operație, corneea a fost excizată prin pacient, grosime completă, și apoi înlocuiți întregul disc donator de cornee. Indicațiile pentru această operație sunt avansate pas keratoconus (III, IV). În plus, UPC este prezentat în boala inflamatorie (keratită herpetică, ulcer cornean, etc.), leziuni corneene, distrofie corneană (bulos distrofia, distrofia congenitală și colab.), Rezultatul inflamatiei si a prejudiciului (cicatrici, cataracta, opacifierea corneei, etc.
Penetrante keratoplastia (UPC) în keratoconus oferă o grefare transparentă în 90-97% din noastre de date proprii și străine. Buna acuitatea vizuala nu depinde numai de transparența grefei, dar, de asemenea, cu privire la rezultatele proprietăților de refracție ale ochiului.
Operația durează o medie de aproximativ 1 ora (40 minute până la 1,5 ore), în funcție de caracteristicile fiecărui caz particular. Operația se realizează sub anestezie generală (anestezie intravenoasă), în combinație cu o anesteziey.Povyazku locală îndepărtată în următoarea zi după operație și în același timp apare viziune, care este aproape întotdeauna deasupra vedere înainte de operație. Acuitatea vizuală este crescută treptat, dar atinge un maxim după îndepărtarea suturii.
Pacientul poartă o cusătură continuă timp de 9-12 luni, după care (sutura) este îndepărtată, iar în decurs de o lună după îndepărtarea seturi acuitatea vizuală maximă. Prezența grefei și sutura invizibile atunci când au văzut cu ochiul liber. Se poate vedea un medic doar atunci când este privit prin lampa cu fantă sau microscop.
Operațiunea UPC nu se realizează simultan în doi ochi, la început operăm cel mai grav ochi, și doar al doilea în 1-1,5 ani.
UPC este călcâiul lui Ahile al reacției de respingere a grefei. În cele mai multe cazuri, poate fi suprimat cu ajutorul de medicamente (steroizi, citostatice), dar operațiunea este necesară pentru a re-face, în unele cazuri.
Înaltă astigmatismul postoperator corectat cu succes folosind LASIK pe grefă. A se vedea articol keratoconus operat.
Etapa IV keratoconus
Mai mult decât atât, în cazul în care etapa funcționării IV este necesar să se efectueze cât mai repede posibil, din cauza riscului de keratoconus acute.
funcționează cu keratoconus
LASIK asupra grefei
acuității vizuale la pacienții cu keratoconus în curs UPC nu depinde numai de transparența grefei de cornee (respingerea otsustvie). elev de stat (sindromul Castroviejo otsustvie), dar și asupra funcționării componentei de refracție. postoperatorie de mare astigmatism - este principalul motiv pentru scăderea acuității vizuale la acești pacienți.
Cauza astigmatismul postoperator de mare este o stare diferită a suprafeței reticuiare: RIM proprii și corneei pacientului se suturează unitate de donator. Faptul este că de III - IV etape ale corneei beneficiare este deja puternic curbat, chiar și la periferie, și atunci când coaserea relativ regulat în ceea ce privește unitatea donator refracție, chirurg, îngrijirea lor, nu se poate asigura netezime și regularitatea, care este în natura - în funcția corneele sănătoase. De aici - astigmatismului postoperator.
Realizăm chirurgie LASIK pe tranplantate, pentru a scăpa de grade ridicate de astigmatismului postoperatorii la acest grup de pacienți. Metoda noastră are propriile sale caracteristici, astfel încât, de exemplu, vom efectua LASIK în mai multe etape - în primul rând formarea clapei, și numai după 1-2 luni de ablatie cu laser. Acest lucru se datorează troficii osobennostyaimi biomecanică și grefei de cornee, în comparație cu cornee obișnuită. Acest lucru evită astigmatismului rezidual caracteristic LASIK traditsionnogogo asupra grefei.
Metoda Complicatii suplimentare de menționat respingerea transplantului (cazuri rare, aproximativ 4 până la 60 de pacienți) și regresează în timp efectul pe care diferitele date apare la aproximativ o treime din cazuri.
keratocon acută
Express Local - autotsitokinoterapiya (LEATSKT)
keratoconus acută (edem cornean, hidrops cornean) - este etapa finală în dezvoltarea keratoconusului cronice, care apare din cauza ruperii membranei Descemet lui (spate, învelișul interior al corneei) și pătrunderea umidității în camera anterioară stroma corneei.
keratoconus acuta apare de obicei brusc, însoțite de o durere ascutita si un edem pronuntat al corneei. Zona de ceață și edem stromale pot fi diferite - de opacitatile locale în zona centrală la edem cornean totală.
Pentru tratamentul keratoconus acute, noi, împreună cu Kasparov Eug. A dezvoltat și aplicat cu succes metoda intrakameralnoy locala terapia expres Citokine (LEATSKT). Metoda protejat de brevetul Federației Ruse.
Metoda propusă de autotsitokinoterapii expres local (LEATSKT) este, de fapt, tehnologia celulară autolog moderne și este activată în mod specific introducerea autoplasma în camera anterioară.
Această metodă face posibilă reducerea fenomenului de edem acut al corneei, pentru a bloca lacune interne și consolidarea corneei pentru a restabili transparența în cea mai mare din suprafața sa în cel mai scurt timp posibil - 2-3 saptamani.
Mai mult, metoda descrisă este lăsată să se supună unei keratoplastia operație penetrante la pacienții cu keratoconus acută perioadă mai favorabilă, la un diametru mai mic transplanturi de cornee, datorită unei zone de reducere semnificativa si leziuni cicatrici.
keratoconus acută - o condiție care are nevoie de asistență de urgență. Prin urmare, dacă tu sau cei dragi au apărut keratocon acute ar trebui să ne contactați imediat pentru ajutor medical calificat, deoarece întârzierea în această boală este plină de apariția perforarea corneei, care amenință aderarea infecției și pătrunderea sa în ochi, și, în cele din urmă, pierderea ochi ca un organ.
ALTE Keratoconusul
keratoconus Latent sau fruste keratocon
Acest tip de keratoconus, care se manifestă numai după un pacient LASIK. De regulă, acești pacienți iau pentru pacienții miop cu astigmatism și să înțeleagă că pacientul a fost latent numai keratoconus dupa LASIK.
Cu toate acestea, există anumite indicii în care un medic cu experiență poate suspecta o keratoconus latenta si pentru a preveni chirurgie LASIK la acest pacient.
Acestea includ istoria atipică a pacientului, natura progresivă a tulburărilor vizuale, patturn topografie neobișnuită pe un computer și câteva picături de grosimea corneei.
Astfel de pacienți trebuie efectuată PRK + FTC, reticulare sau, în cazuri extreme, o noua metoda de LASIK-XTRA (nu a fost încă efectuată în țara noastră).
keratectasia iatrogenă sau keratoconus secundar
Este o stare care apare atunci când:
- efectuarea de LASIK pacient nediagnosticată cu keratoconus;
- efectuarea de LASIK pacient cu latenta keratoconus;
- efectuarea de încălcare LASIK a tehnologiei. de exemplu - prea gros sau pat rezidual clapa prea subțire.
Pentru Ectazia iatrogene (UC) este caracterizat prin progresie rapida a astigmatismului si miopie dupa LASIK, reducerea acuității vizuale, de multe ori în contul degete ale unei persoane, exprimată în cazuri de invaliditate (care LASIK se face în mod tradițional, simultan pe ambii ochi, proces UC. Așa că în ambele sensuri).
Pentru a întrerupe progresia este recomandată, cât mai curând posibil, efectuarea de reticulare. In cazuri extreme, se arată DALK sau keratoplastia penetrant.